Dr Angélique Dachy, Dr Jacques Lombet, Dr Luc Radermacher
Les progrès de la génétique d’une part, et de l’imagerie médicale (singulièrement de l’échographie) d’autre part, ont profondément transformé le diagnostic et le suivi des pathologies rénales. Un grand nombre de malformations de l’appareil urinaire sont accessibles au diagnostic prénatal, et non plus seulement à l’exploration après la survenue d’une ou plusieurs infections urinaires. L’importance de l’atteinte malformative est ainsi devenue prépondérante par rapport aux incidents infectieux. Si la malformation est diagnostiquée plus tôt, ses complications (insuffisance rénale, protéinurie, hypertension) n’apparaîtront qu’à l’âge adulte justifiant un suivi tout au long de l’existence. La « popularisation » de l’échographie abdominale permet le diagnostic parfois non souhaité des maladies kystiques rénales au stade présymptomatique. Des questions sur l’intérêt d’une analyse génétique de confirmation ou à visée de screening familial se posent alors. Quelle démarche proposer au patient et à sa famille ? Dans quel but ? Avec quel bénéfice et quelles précautions ? La réponse ne peut qu’être individuelle vu le potentiel émotionnel de l’annonce d’une pathologie génétique.
La polykystose autosomique dominante : Explorer la famille ?
Épidémiologie et génétique
- Prévalence : la polykystose autosomique dominante (PKDA) touche environ un individu sur 1000 ; dans les pays développés, 7 à 10% de la population en insuffisance rénale terminale est atteinte de cette maladie
- Sa transmission est autosomique dominante (parfois à révélation très tardive mais aussi parfois anténatale) avec une grande variabilité possible au sein d’une même famille
- Deux gènes sont principalement impliqués : PKD1 85 % des cas et PKD2 15% des cas
Circonstances diagnostiques
La découverte d’une PKDA se fait à l’occasion d’une grande variété de circonstances. Citons par exemple :
- Un bilan d’hypertension
- Des signes rénaux ou abdominaux : néphromégalie, douleur abdominale, pesanteur abdominale, hématurie macroscopique, infection du kyste
- Une insuffisance rénale chronique
- Une découverte fortuite n’est pas rare : elle peut être démontrée lors de l’évaluation diagnostique d’un phénomène abdominal ou génito-urinaire. Chez l’enfant, c’est la circonstance de découverte la plus fréquente en dehors d’un screening familial.
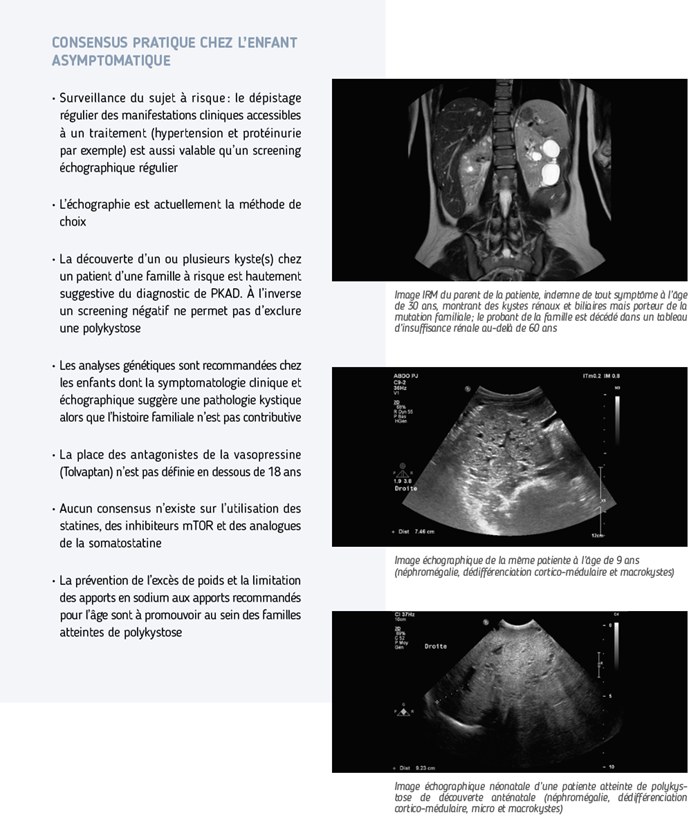
- Enfin, l’échographie fœtale peut être l’occasion de mettre en évidence une forme à révélation anténatale ; les parents peuvent être tout à fait asymptomatiques et leur échographie négative (une échographie normale avant 40 ans ne peut exclure formellement la maladie). Il est important dans ce cas de poursuivre les investigations vers les grands-parents.
Atteinte extrarénale de la polykystose autosomique dominante
Les atteintes extrarénales, bien que moins connues, mettent parfois en jeu le pronostic vital (anévrismes cérébraux) ou créent un inconfort majeur (masses hépatiques).
- Kystes hépatiques ; fréquence 30 à 70% de révélation plus tardive
- Manifestations non kystiques
- Hypertension précoce
- Anévrisme des artères cérébrales (8% de la population globale ; 16% en cas d’antécédents familiaux)
- Âge moyen de rupture : 41 ans
- Dépistage par angio-IRM indiqué en cas d’antécédents familiaux
- Prolapsus de la valve mitrale
- Hernie inguinale
- Diverticule colique
Prise en charge thérapeutique
La prise en charge préventive fait appel tant à une hygiène de vie conseillée quelle que soit la pathologie rénale (prévention de l’obésité, exercice physique, abstention tabagique, traitement précoce de l’hypertension) qu’à des mesures spécifiques liées à la pathogénie de la polykystose (boissons abondantes, Tolvaptan). Le suivi de l’insuffisance rénale et la rapidité de sa progression vont guider les traitements et l’éducation du patient à la gestion de l’insuffisance rénale terminale et le cas échéant, de la transplantation.
Que dire à un patient et à sa famille ?
L’approche est double : centrée sur le patient lui-même (mesures préventives ou curatives et surveillance médicale) et sa famille (parents, enfants, frères et sœurs) qui doit recevoir les informations utiles au dépistage de la maladie, vu l’amélioration possible du pronostic par une prise en charge adéquate.
- Surveillance, au minimum, annuelle de la pression artérielle et de la créatininémie
- Conseil génétique : le risque de transmission à un enfant d’un sujet atteint est de 50%. à l’inverse, lors d’une découverte chez l’enfant, un des deux parents est atteint dans 95% des cas (risque de néomutation 5%). Il est important d’interroger les grands-parents et de reconstituer l’histoire familiale, puisqu’une échographie ne montrant pas de kyste n’exclut pas le diagnostic avant 40 ans
- Dépistage de la maladie chez les apparentés à risque en l’absence de symptôme rénal avant l’âge de 18 ans. L’intérêt d’une échographie fait toujours débat puisqu’aucun traitement ne sera disponible pour s’opposer à la croissance des kystes, toutefois un dépistage annuel de l’hypertension est indispensable (voir consensus pédiatrique)
- Dépistage de la maladie chez les apparentés à risque en l’absence de symptôme rénal après l’âge de 18 ans : une échographie peut-être proposée après avoir informé personnellement l’individu des résultats possibles
- La descendance d’un sujet non atteint sera indemne de polykystose
- Les aspects psychologiques et sociaux en lien avec le caractère héréditaire de la maladie sont souvent délicats à aborder, particulièrement lorsque le diagnostic se fait chez plusieurs membres de la famille suite à un screening familial ou la découverte d’une insuffisance rénale
Pronostic et évolution à long terme des uropathies malformatives
Les anomalies congénitales des reins et des voies urinaires (CAKUT) représentent non seulement les anomalies les plus fréquemment décelées lors des échographies prénatales mais aussi la cause première des insuffisances rénales chroniques de l’enfant (30 à 50% selon les publications).
« Lorsqu’un chirurgien prend en charge un enfant atteint d’une anomalie de l’appareil urinaire, il doit non seulement réfléchir à ce qu’il doit entreprendre dans l’immédiat mais surtout se rappeler que l’acte va avoir des conséquences, favorables ou non, pendant toute la vie de l’enfant : sa croissance, sa place dans la société, sa personnalité, etc. La fillette opérée d’un refus vésico-urétéral aura-t-elle une croissance rénale normale ? lors d’une grossesse risquera-t-elle des complications rénales graves ? »1
En réalité, nous disposons de peu de données fiables sur l’évolution à long terme des pathologies malformatives les plus fréquentes. La variété de l’atteinte rénale primitive (type de malformation, volume de parenchyme fonctionnel) ou secondaire (infections), les progrès techniques et la durée du suivi compliquent la construction de cohortes de patients susceptibles d’appréhender les séquelles à long terme des uropathies malformatives.
Les antécédents de malformation des voies urinaires sont un facteur de risque de maladie rénale chronique (altération de la filtration glomérulaire, protéinurie) et d’hypertension artérielle qui peut s’ajouter à d’autres facteurs de risque (obésité, diabète, dyslipidémie, traitement néphrotoxique ou épisode d’insuffisance rénale aiguë, etc.). Il importe donc d’attirer l’attention de ces patients sur l’importance d’un mode de vie sain : exercice physique, prévention de l’excès pondéral, régime normosodé et absence d’exposition au tabac. Un dépistage annuel (albuminurie, hématurie, pression artérielle) tout au long de l’existence est suggéré avec détermination de la créatinine sérique en cas d’atteinte bilatérale. L’évaluation du risque cardio-vasculaire et thrombotique est recommandé.
Dans le cas d’un dépistage positif (suivi d’un patient à risque)
Le diagnostic est confirmé par le médecin généraliste en répétant les tests du dépistage :
- Par la persistance d’une diminution du DFG (DFG < 60ml/min/1,73 m2) sur deux ou trois examens consécutifs positifs réalisés dans les trois mois, et avec la même technique de dosage de la créatininémie ;
- Par la persistance d’une albuminurie/hématurie sur deux ou trois examens consécutifs positifs réalisés dans les 3 mois.
Évaluer la progressivité de la maladie rénale chronique
- La maladie rénale chronique est considérée comme évolutive, c’est-à-dire à risque de progression vers l’IRCT, dans les situations suivantes :
- Déclin annuel rapide du DFG (encadré 1)
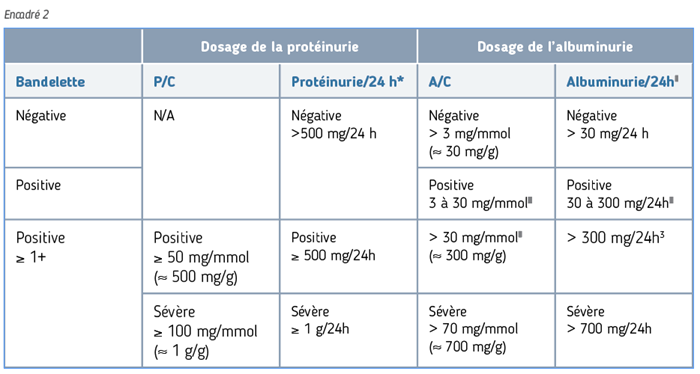
- Présence d’albuminurie : le risque d’évolution vers le stade d’IRCT n’est pas seulement fonction du DFG mais aussi de la présence et de l’importance de l’albuminurie (encadré 2) ;
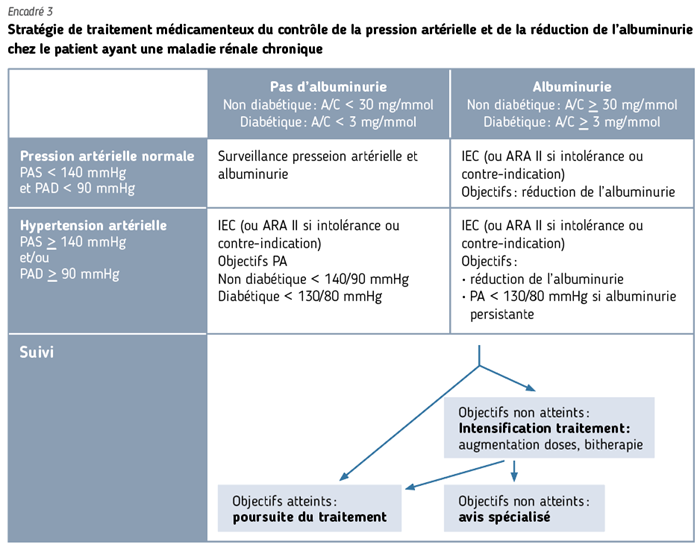
- Absence de contrôle de la pression artérielle (c’est-à-dire lorsque la pression artérielle n’atteint pas l’objectif thérapeutique) (encadré 3).
- Quel que soit le stade de la MRC, ces situations nécessitent un recours au néphrologue
Les anomalies urologiques de l’enfant, qu’elles aient fait ou non l’objet d’une correction chirurgicale, doivent bénéficier d’une promotion d’un mode de vie sain et d’un suivi médical même a minima (pression artérielle, protéinurie, DFG) tout au long de la vie du patient. Une évolution favorable à l’âge pédiatrique n’est pas une garantie pour l’avenir.

 Références
La polykystose autosomique dominante. Explorer la famille ?
Références
La polykystose autosomique dominante. Explorer la famille ?
- Gimpel C, Bergmann C, Bockenhauer D, Breysem L, Cadnapaphornchai MA, Cetiner M, Dudley J, Emma F, Konrad M, Harris T, Harris PC, König J, Liebau MC, Marlais M, Mekahli D, Metcalfe AM, Oh J, Perrone RD, Sinha MD, Titieni A, Torra R, Weber S, Winyard PJD, Schaefer F. International consensus statement on the diagnosis and management of autosomal dominant polycystic kidney disease in children and young people. Nat Rev Nephrol. 2019 Nov ;15(11) :713-726. doi : 10.1038/s41581-019-0155-2. PMID : 31118499 ; PMCID : PMC7136168
- Gimpel C, Avni EF, Breysem L, Burgmaier K, Caroli A, Cetiner M, Haffner D, Hartung EA, Franke D, König J, Liebau MC, Mekahli D, Ong ACM, Pape L, Titieni A, Torra R, Winyard PJD, Schaefer F. Imaging of Kidney Cysts and Cystic Kidney Diseases in Children : An International Working Group Consensus Statement. Radiology. 2019 Mar ;290(3) :769-782. doi : 10.1148/radiol.2018181243. Epub 2019 Jan 1. PMID : 30599104 ; PMCID : PMC6394734
- Dachy A, Collard L, Krzesinski JM, Seghaye MC, Ghuysen MS, Mekahli D, Jouret F. Polykystose rénale autosomique dominante : perspective pédiatrique [Autosomal dominant polycystic kidney disease : a pediatric perspective]. Rev Med Liege. 2020 Dec ;75(12) :775-780. French. PMID : 33331700
- https ://kdigo.org/guidelines/autosomal-dominant-polycystic-kidney-disease-adpkd/
Pronostic et évolution à long terme des uropathies malformatives
- Cendron J : Urologie Pédiatrique pp 370 Flamarion Médecine Science 1985
- Haute Autorité de Santé GUIDE DU PARCOURS DE SOINS Maladie Rénale Chronique de l’adulte Février 2012
- Rosenblum ND Overview of congenital anomalies of the kidney and urinary tract (CAKUT) UptoDate